Дуга аорты (:rig gkjmd)
| Дуга аорты | |
|---|---|
| лат. arcus aortae | |
 Схематическое изображение дуги аорты и её ветвей | |
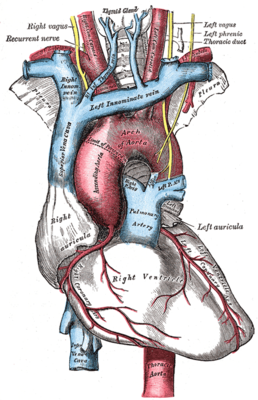 Сердце и сосуды | |
| Берёт начало | Восходящий отдел аорты |
| Делится на | плечеголовной ствол, левая общая сонная артерия, левая подключичная артерия |
| Каталоги | |
Дуга́ ао́рты (лат. arcus aortae) — часть аорты, самого крупного артериального сосуда в теле человека. Начинается на уровне хряща II ребра справа от расположенного внутриперикардиально восходящего отдела аорты (лат. pars ascendens aortae) и на уровне тел III—IV грудных позвонков переходит в нисходящий отдел (лат. pars dascendens aortae).
Топография
[править | править код]Обращена верхней (выпуклой) стороной вверх. От верхней (выпуклой) стенки позади левой плечеголовной вены кверху начинаются три крупные брахиоцефальные артерии: плечеголовной ствол (лат. truncus brachiocephalicus), левая общая сонная артерия (лат. a. carotis communis sinistra) и левая подключичная артерия (лат. a. subclavia sinistra). Высшая точка дуги аорты соответствует центру рукоятки грудины.
Делится на начальный (правый) и конечный (левый) отделы, которые прикрыты спереди средостенными частями париетальной плевры и плевральными рёберно-средостенными синусами. На передней нижней поверхности дуги аорты напротив левой подключичной артерии находится место прикрепления артериальной связки (лат. lig. arteriosum), представляющей облитерированный боталлов проток, который связывает легочный ствол с аортой во время эмбриогенеза и зарастает к моменту рождения ребенка, замещаясь артериальной связкой. В случае не полной облитерации протока возникает порок сердца — незаращение боталлова протока или открытый артериальный проток.
Аномалии хода и разветвлений аорты
[править | править код]| Врожденные аномалии аорты | |
|---|---|
| МКБ-10 | Q25.4 |
В процессе эмбриогенеза у плода развиваются вентральная и дорсальная аорты, соединенные между собой сосудистыми дугами, которые в процессе формирования сосудов образуют артерии или исчезают. Аномалии развития могут включать в себя нарушение положения, размера, формы, хода, соотношения и непрерывности артериальных сосудов. Выделяют пять типов: двойная дуга аорты, правосторонняя дуга аорты, правосторонняя дуга аорты с дополнительной ветвью, левосторонняя дуга аорты с абнормальной ветвью и шейный тип анатомического расположения дуги аорты. Частота встречаемости таких аномалий составляет от 1 до 3,8 % от всех врожденных пороков сердечно-сосудистой системы[1].
- Правосторонняя дуга аорты
Когда артерия образуется из правой IV жаберной дуги, а левая артерия IV жаберной дуги атрофируется, то дуга аорты поворачивает вправо, а затем поворачивает обратно за сердце над правым главным бронхом или на уровне диафрагмы. При таком положении выходящие сосуды начинаются в обратном (зеркальном) порядке по сравнению с нормой. Часто данный порок связан тетрадой Фалло[2].
Существует несколько классификаций данной аномалии, которые учитывают расположение сосудов (обычное или зеркальное), расположение аберрантной подключичной артерии (правое или левое), изоляцию подключичной артерии, наличие и расположение артериальных протоков[3].
- Двойная дуга аорты
В случае, когда в эмбриогенезе сохраняются артерии правой и левой IV жаберных дуг, образовавшиеся из них два сосуда кольцеобразно обхватывают пищевод и трахею и за ними соединяются в нисходящую аорту. Как правило, в таком случае одна дуга тоньше другой или же сохраняется частично[4].
- Левостороннее отхождение правой подключичной артерии
Правая подключичная артерия может отходить слева от аорты или от её дивертикула, поворачивает направо между VI шейным и IV грудным позвонками над аортой и за пищеводом, располагаясь между пищеводом и трахеей.
- Деформация дуги аорты
Возможны такие деформации как: удлинение, извитость, кольцеобразование, петлеобразование, перегиб аорты. Редкая аномалия дуги аорты, связанная с патологическим строением стенки аорты. В литературе встречается как: кинкинг дуги аорты, псевдокоарктация аорты, атипичная коарктация, субклиническая коарктация, баклинг дуги аорты, мегааорта[5][6].
- Перерыв дуги аорты (атрезия дуги аорты, атипичная коарктация)
Один из сегментов дуги аорты отсутствует, нарушается непрерывность, отсутствует сообщение между восходящей и нисходящей отделами аорты, артериальный проток сохраняется и связывает ствол лёгочной артерии с отдельной нисходящей аортой[7].
Заболевания дуги аорты
[править | править код]- Аневризма дуги аорты
- Гипоплазия дуги аорты — гипотрофия средних элементов сосудов аорты, дегенеративные изменения оболочки аорты, приводит к перерыву перешейка аорты.
- Неспецифический аортоартериит (I типа)[8]
- Аортит дуги (синдром Такаясу)
Примечания
[править | править код]- ↑ Бокерия Л. А., Аракелян В. С., Гидаспов Н. А. Врожденные аномалии дуги аорты. Диагностика, тактика лечения // Грудная и сердечно-сосудистая хирургия. — 2012. — № 4. — С. 14—19. Архивировано 4 марта 2016 года.
- ↑ Смоленский В. С. Болезни аорты. — М.: Медицина. — 1964. — 283 с.
- ↑ Шатоха Ю. В. Диагностические возможности пренатальной эхокардиографии при правой и двойной дуге аорты. — 2014. — С. 14—17. Архивировано 4 марта 2016 года.[ ]
- ↑ Катенёв В. Л. Аномалии и варианты развития. ССС. Аномалии аорты. Двойная дуга аорты. Архивная копия от 7 июня 2014 на Wayback Machine
- ↑ Иванов А. А., Аракелян В. С. К вопросу о классификации врожденной деформации дуги аорты // Фундаментальные исследования. — 2011. — № 11. — С. 42—45. Архивировано 17 июня 2013 года.
- ↑ Врожденная извитость дуги аорты (мегааорта) Архивная копия от 27 июня 2015 на Wayback Machine
- ↑ Перерыв дуги аорты у ребенка. Гемодинамика при атрезии дуги аорты. Дата обращения: 2 июня 2015. Архивировано 28 марта 2015 года.
- ↑ Неспецифический аортоартериит. VIII Всесоюзный симпозиум по клинической ангиологии. — М., 1984. — 125 с.
Литература
[править | править код]- Ганс Банкл. Врождённые пороки сердца и крупных сосудов = Congenital Malformations of the Heart and Great Vessels / Перевод с английского Е. А. Пузыревой. — М.: Медицина, 1980. — 312 с. (недоступная ссылка)
- Э. И. Борзяк, В. Я. Бочаров, Л. И. Волкова и др. Анатомия человека / Под ред. М. Р. Сапина. — Учение о сосудистой системе. — М.: Медицина, 1986. — Т. 2. — С. 179-200.
Ссылки
[править | править код]- Д. Д. Зербино. Современная патология аорты: классификация и основные заболевания. Практическая ангиология. Архивировано из оригинала 3 июля 2014 года.
- Дуга аорты. Топография дуги аорты. Синтопия дуги аорты. Ветви дуги аорты. MedUniver.