Тетрада Фалло (Mymjg;g Sgllk)
| Тетрада Фалло | |
|---|---|
 Изображение здорового сердца и сердца с тетрадой Фалло | |
| МКБ-11 | LA88.2 |
| МКБ-10 | Q21.3 |
| МКБ-10-КМ | Q21.3 |
| МКБ-9 | 745.2 |
| МКБ-9-КМ | 745.2[1][2] |
| OMIM | 187500 |
| DiseasesDB | 4660 |
| MedlinePlus | 001567 |
| eMedicine | emerg/575 |
| MeSH | D013771 |
Тетра́да Фалло́ — так называемый синий порок сердца, сочетающий, по определению французского врача Этьена-Луи Артура Фалло, четыре аномалии:
- стеноз выходного отдела правого желудочка (клапанный, подклапанный, стеноз лёгочного ствола и (или) ветвей лёгочной артерии либо комбинированный);
- высокий (субаортальный) дефект межжелудочковой перегородки;
- декстрапозиция аорты;
- гипертрофия правого желудочка (как следствие затруднённого оттока крови из желудочка).
История
[править | править код]| 1846 | Английский врач Томас Пикок (англ. Thomas Bevill Peacock) при аутопсии пациента писал:
|
| 1888 | Французский врач Этьен-Луи Фалло (фр. Étienne-Louis Arthur Fallot) впервые детально описал «синюшную болезнь». Он показал, что она может быть диагностирована лишь после смерти больного, при сочетании четырех анатомических компонентов порока. |
| 1944 | Американский хирург Альфред Блейлок (англ. Alfred Blalock) в тесном сотрудничестве с американским кардиологом Хелен Брук Тауссиг (англ. Helen Brooke Taussig) провёл первую в мире успешную паллиативную кардиохирургическую операцию 15-месячной девочке с тетрадой Фалло, присоединив левую подключичную артерию к левой лёгочной артерии при помощи анастомоза «конец в конец» (end-to-end), тем самым заставив кровь от левого желудочка поступать в малый круг кровообращения. Операцию позже назвали анастомозом Блейлока — Тауссиг[4]. |
| 1962 | Немецкий врач Вернер Клиннер (нем. Werner Klinner) предложил протезный кондуит между правой подключичной артерией и правой лёгочной артерией. Операцию позже назвали модифицированный анастомоз Блейлока — Тауссиг[5]. |
Морфология
[править | править код]
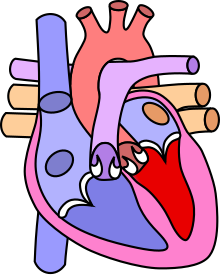
Четыре анатомических компонента:
- Вентрикулосептальный дефект — дефект межжелудочковой перегородки (ДМЖП) — соединяет между собой правые и левые отделы сердца. ДМЖП при тетраде Фалло всегда большой и нерестриктивный. Как правило, это перимембранозный ДМЖП (англ. perimembranous VSD), мышечный ДМЖП (англ. muscular VSD), или юкстаартериальный (околоартериальный; лат. juxta — около, подле, рядом) ДМЖП (англ. juxtaarterial VSD).
- Обструкция исходящего отдела правого желудочка — происходит за счёт одной из перечисленных или комбинации анатомических компонентов. К ним относятся инфундибулярный (подклапанный) стеноз исходящего отдела правого желудочка, клапанный стеноз лёгочной артерии, обструкция за счёт гипертрофированного миокарда правого желудочка, гипоплазия ствола и/или ветвей лёгочной артерии [6].
- Декстропозиция аорты — аорта отходит частично от правого желудочка или кровоток в ней поддерживается доминантно за счёт работы левого желудочка.
- Гипертрофия правого желудочка сердца — гипертрофия мышечного компонента правого желудочка развивается с возрастом.
Сочетание с другими врождёнными пороками сердца
[править | править код]Тетрада Фалло может сочетаться с атрезией лёгочной артерии, отсутствием створок клапана лёгочной артерии, атриовентрикулярным септальным дефектом, аномалиями венечных артерий.
Сочетание с хромосомными аномалиями
[править | править код]47,XX/XY+13 (синдром Патау)
47,XX/XY+18 (синдром Эдвардса)
47,XX/XY+21 (синдром Дауна) OMIM 190685
Клиническая картина
[править | править код]Цианоз — основной симптом тетрады Фалло. Степень цианоза и время его появления зависят от выраженности стеноза лёгочной артерии. У детей первых дней жизни по признаку цианоза диагностируются только тяжелые формы порока — «крайняя» форма тетрады Фалло. В основном характерно постепенное развитие цианоза (к 3 мес. — 1 году), имеющего различные оттенки (от нежно-голубоватого до сине-малинового или чугунно-синего): сначала возникает цианоз губ, затем слизистых оболочек, кончиков пальцев, кожи лица, конечностей и туловища. Цианоз нарастает с ростом активности ребёнка. Рано развиваются «барабанные палочки» и «часовые стекла».
Постоянным признаком является одышка по типу диспноэ (углублённое аритмичное дыхание без выраженного увеличения частоты дыхания), отмечающаяся в покое и резко возрастающая при малейшей физической нагрузке. Постепенно развивается задержка физического развития. Практически с рождения выслушивается грубый систолический шум вдоль левого края грудины. Грозным клиническим симптомом при тетраде Фалло, обусловливающим тяжесть состояния больных, являются одышечно-цианотические приступы. Возникают они, как правило, в возрасте от 6 до 24 месяцев на фоне абсолютной или относительной анемии. Патогенез возникновения приступа связан со спазмом выносящего тракта правого желудочка (артериального конуса), в результате чего вся венозная кровь поступает в аорту, вызывая резчайшую гипоксию ЦНС. Насыщение крови кислородом во время приступа падает до 35%[7]. Интенсивность шума при этом резко уменьшается вплоть до полного исчезновения. Ребёнок становится беспокойным, выражение лица испуганное, зрачки расширены, одышка и цианоз нарастают, конечности холодные; затем следуют потеря сознания, судороги, возможны развитие гипоксической комы и летальный исход. Приступы различны по тяжести и продолжительности (от 10–15 с до 2–3 мин). В послеприступном периоде больные длительно остаются вялыми и адинамичными. Иногда отмечается развитие гемипарезов и тяжёлых форм нарушения мозгового кровообращения. К 4–6 годам частота возникновения и интенсивность приступов значительно уменьшаются или они исчезают. Связано это с развитием коллатералей, через которые происходит более или менее адекватное кровоснабжение лёгких.
В зависимости от особенностей клиники выделяют три фазы течения порока[7]:
I фаза — относительного благополучия (от 0 до 6 месяцев), когда состояние пациента относительно удовлетворительное, нет отставания в физическом развитии;
II фаза — одышечно-цианотических приступов (6–24 мес), для которой характерно большое число мозговых осложнений и летальных исходов;
III фаза — переходная, когда клиническая картина порока начинает принимать взрослые черты.
Диагностика
[править | править код]При физикальном обследовании у больных с тетрадой Фалло грудная клетка чаще уплощена. Не характерны формирование сердечного горба и кардиомегалия. Во II–III межреберьях слева от грудины может определяться систолическое дрожание. Аускультативно I тон не изменён, II — значительно ослаблен над лёгочной артерией, что связано с гиповолемией малого круга кровообращения. Во II–III межреберьях слева выслушивается грубый скребущий систолический шум стеноза лёгочной артерии. При инфундибулярном или сочетанном стенозе шум выслушивается в III–IV межреберьях, проводится на сосуды шеи и на спину в межлопаточное пространство. Шум ДМЖП может быть очень умеренным или не прослушиваться вовсе из-за небольшого градиента давления между желудочками или его отсутствия. На спине в межлопаточном пространстве выслушивается систоло-диастолический шум средней интенсивности вследствие функционирования открытого артериального протока и/или коллатералей[8].
Рентгенологическое исследование органов грудной полости позволяет выявить характерную для этого порока картину: лёгочный рисунок обеднён, форма сердечной тени, не увеличенной в размерах, носит название «голландского башмачка», «сапожка», «валенка», «сабо», с выраженной талией сердца и приподнятой над диафрагмой верхушкой.[8]
Наиболее типичным признаком на ЭКГ является существенное отклонение электрической оси сердца (ЭОС) вправо (120–180°). Имеют место признаки гипертрофии правого желудочка, правого предсердия, нарушения проводимости по типу неполной блокады правой ножки пучка Гиса[8].
Оперативное лечение
[править | править код]Показания к операции носят абсолютный характер. Во многих странах большинство хирургов придерживаются этапного хирургического метода лечения детей с тетрадой Фалло.
Первый этап
[править | править код]До трех лет выполняются паллиативные операции, существенно облегчающие жизнь больных. Цель выполнения паллиативных операций — увеличить приток крови в малый круг кровообращения.
1. Внутрисердечные оперативные вмешательства:
- лёгочная вальвулотомия — рассечение створок с помощью вальвулотома, введённого через лёгочный ствол через бессосудистый участок правого желудочка;
- инфундибулярная резекция по Броку (R. Brock, 1948), иссечение мышечного валика при подклапанном стенозе с помощью резектора Брока.
2. Внесердечные вмешательства — создание сосудистых анастомозов — шунтов для увеличения притока крови в малый круг кровообращения:
- лёгочно-подключичный шунт по Блейлоку — Тауссиг (1945, правую подключичную артерию вшивают в бок правой лёгочной артерии);
- артериально-лёгочный шунт по Уотерстоуну — Кули (восходящую часть аорты анастомозируют с правой лёгочной артерией бок-в-бок из передне-боковой торакотомии в IV межреберье справа);
- аорто-лёгочный шунт по Поттс-Смиту (анастомоз бок-в-бок между нисходящей аортой и левой лёгочной артерией из левосторонней передне-боковой торакотомии);
- аорто-лёгочное шунтирование протезом из политетрафторэтилена.
Второй этап
[править | править код]Проводится через 2–4–6 месяцев после первого. Радикальная операция выполняется в условиях искусственного кровообращения (ИК) с тщательной кардиоплегией. Перфузию начинают охлаждённым до 10–12°С перфузатом в аппарате ИК. Общая гипотермия при температуре 21,6°С. После пережатия аорты вскрывают полость правого желудочка и в зависимости от характера стеноза под контролем зрения выполняют оперативные приемы по устранению стеноза выходного отдела правого желудочка. Дефект межжелудочковой перегородки устраняют подшиванием заплаты П-образными швами. В переднюю поверхность правого желудочка вшивают заплату для увеличения ширины выходного отдела правого желудочка.
Примечания
[править | править код]- ↑ Disease Ontology (англ.) — 2016.
- ↑ Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ Thomas Bevill Peacock Trans Path Soc London. 1846-7; 1:25
- ↑ Blalock A, Taussig HB: The surgical treatment of malformations of the heart in which there is pulmonary stenosis or pulmonary atresia. JAMA 1945; 128:189.
- ↑ Klinner VW, Pasini M, Schaudig A. Anastomose zwischen System- und Lungenarterie mit hilfe Kunststofprothesen bei Cyanotischen Herzviten. Thoraxchirurgie 1962; 10:68
- ↑ Anderson RH, Weinberg. The clinical anatomy of tetralogy of Fallot. Cardiol Young. 2005 15;38-47. PMID 15934690
- ↑ 1 2 Прахов А.В. Неонатальная кардиология. — НГМА, 2008. — 388 с.
- ↑ 1 2 3 Белозеров Ю.М. Детская кардиология. — МЕДпресс-информ, 2004. — 600 с.
Литература
[править | править код]- В.И. Бураковский, Л.А. Бокерия. Сердечно-сосудистая хирургия. — Москва, 1989.
- В.Д. Иванова. Избранные лекции по оперативной хирургии и клинической анатомии. — Самара, 2000.