Вирус Чикунгунья (Fnjrv Cntruiru,x)
| Вирус Чикунгунья | ||||
|---|---|---|---|---|
 | ||||
| Научная классификация | ||||
|
Реалм: Царство: Тип: Класс: Порядок: Семейство: Тогавирусы (Togaviridae) Род: Вид: Вирус Чикунгунья |
||||
| Международное научное название | ||||
| Chikungunya virus | ||||
| Группа по Балтимору | ||||
| IV: (+)оцРНК-вирусы | ||||
| ||||
| Чикунгунья | |
|---|---|
 | |
| МКБ-11 | 1D40 |
| МКБ-10 | A92.0 |
| МКБ-10-КМ | A92.0 |
| МКБ-9 | 065.4, 066.3 |
| DiseasesDB | 32213 |
| MeSH | D065632 |
Вирус Чикунгунья[2] (англ. Chikungunya virus, CHIKV, от глагола языка кимаконде «стать искривлённым»[3]) — арбовирус рода Alphavirus семейства тогавирусов (Togaviridae), передающийся посредством укусов комаров рода кусак[4]. Получить заражение можно на Индийском субконтиненте, в Африке или Азии, в настоящее время комары-переносчики распространились также в Европе и Северной Америке. Первая европейская вспышка заболевания чикунгуньей была в Италии. С августа 2015 года заболевание активно распространяется в Мексике, Гватемале.
Симптомы
[править | править код]Инкубационный период вируса длится несколько дней. Внезапная лихорадка с температурой в 40 °C, часто сопровождаемая сильными болями в суставах, а также мышечная и головная боль, тошнота, усталость и сыпь[5]. Суставная боль часто очень сильная и обычно проходит через несколько дней или недель. В большинстве случаев пациенты выздоравливают, однако боли могут продолжаться несколько месяцев или даже лет. Зарегистрированы отдельные случаи с глазными, неврологическими, сердечными осложнениями и нарушением деятельности желудочно-кишечного тракта. К серьёзным осложнениям заболевание приводит редко, однако среди пожилых людей болезнь может стать фатальной. Часто болезнь протекает с незначительными симптомами, и инфекция может быть не выявлена, а в регионах распространения лихорадки денге возможен неправильный диагноз, так как симптомы чикунгуньи и лихорадки денге схожи.
Передача
[править | править код]
Вирус передается от человека человеку через укусы инфицированных самок комаров[3]. В основном переносчиками являются виды Aedes aegypti и Aedes albopictus (они переносят также и многие другие заболевания). Эти комары могут кусать на протяжении всего светлого времени суток; пик агрессивности — раннее утро и конец второй половины дня. Оба вида кусают вне помещения, но A. aegypti может и в помещении.
В среднем болезнь появляется на 4—8 день после укуса инфицированным комаром, но инкубационный период может составлять от 2 до 12 дней.
В Африке в передаче болезни задействованы также и некоторые другие виды комаров, включая виды из группы A. furcifer-taylori и A. luteocephalus. Имеются фактические данные о том, что переносчиками могут быть некоторые животные, включая приматов.
Диагностирование
[править | править код]При диагностировании вируса могут использоваться различные методы. Серологические тесты, например, иммуносорбентный анализ с применением фиксированных ферментов (ELISA), в состоянии определить присутствие антител к вирусу чикунгуньи IgM и IgG. Самые высокие уровни присутствия антител IgM достигаются через 3—5 недель после завершения инкубационного периода и сохраняется в течение 2-х месяцев. Вирус можно изолировать в течение первых дней после попадания его в кровь. Есть различные методы полимеразной цепной реакции с обратной транскриптазой (ПЦР-ОТ), но сама чувствительность этих методов различна, а некоторые из них подходят и для клинического диагностирования. Получены из клинических образцов продукты ПЦР-ОТ бывают также использованы для генотипирования вируса, что в свою очередь позволяет сравнивать образцы вирусов из различных географических районов.
Лечение
[править | править код]Особых лекарств в борьбе с болезнью нет. Лечение направлено в основном на облегчение болей, главным образом в суставах.
Борьба и профилактика
[править | править код]Близость человеческого жилья к местам размножения комаров-переносчиков является значительным фактором риска заболевания переносимыми ими болезнями, в том числе и чикунгуньей. Основой профилактики и борьбы против этих комаров является уменьшение естественных и искусственных водоёмов и ёмкостей, являющихся их местом обитания и размножения. Во время вспышек болезни можно распылять инсектициды для уничтожения взрослых комаров, обработки поверхностей внутри и вокруг ёмкостей, на которые садятся комары, а также обработки воды в ёмкостях для уничтожения личинок.
В целях защиты от чикунгуньи следует носить одежду, которая максимально закрывает кожу от укусов в дневное время. Можно открытые участки опрыскивать репеллентами в строгом соответствии с указаниями, содержащимися в аннотациях. Репелленты должны содержать диэтилтолуамид, IR3535 (3-[N-ацетил-N-бутил]-этиловый эфир аминопропионовой кислоты) или икаридин (1-пипеколиновая кислота, 2-(2-гидроксиэтил)-1-метилпропиловый эфир). Для людей, спящих в дневное время, в особенности для маленьких детей, больных и пожилых людей, хорошей защитой могут стать обработанные инсектицидом противомоскитные сетки. Различные распылители также могут стать возможной защитой.
Вакцинация
[править | править код]В ноябре 2023 года Управление по контролю качества пищевых продуктов и лекарственных средств США (FDA) одобрило первую вакцину против лихорадки чикунгуньи. Вакцину можно применять у лиц старше 18 лет, которые подвергаются повышенному риску заражения вирусом чикунгунья. Сообщение об одобрении опубликовано на сайте ведомства: https://www.fda.gov/news-events/press-announcements/fda-approves-first-vaccine-prevent-disease-caused-chikungunya-virus
Вспышки болезни
[править | править код]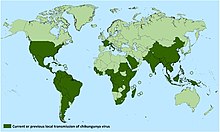
На протяжении некоторого времени уровень инфицирования людей в Африке оставался относительно низким, но крупная вспышка произошла в Демократической Республике Конго (1999—2000 году) и ещё одна в Габоне (2007 году). Также крупная вспышка произошла на островах Индийского океана. С нею было связано большое число завезённых в Европу случаев заболевания, главным образом в 2006 году, когда эпидемия в Индийском океане достигла пика. Крупная вспышка в Индии, произошедшая в 2006 и 2007 годах, охватила также близлежащие страны Юго-Восточной Азии. Первая европейская вспышка чикунгуньи была зарегистрирована на северо-востоке Италии.
В мае 2014 года вспышка была зарегистрирована в Америке.
В начале 2015 года вирус зафиксирован в городе Картахена, Колумбия. Изолированы в карантин несколько кварталов города.
В мае-июне 2015 года вспышка болезни зафиксирована в департаменте Киндио республики Колумбия. Департамент включает знаменитый «кофейный треугольник», города Кали.
В сентябре 2017 года зарегистрирована вспышка в Лацио, Италия.
В I квартале 2018 г. зарегистрирована вспышка в штате Рио-де-Жанейро (Бразилия).
См. Также
[править | править код]Примечания
[править | править код]- ↑ Таксономия вирусов (англ.) на сайте Международного комитета по таксономии вирусов (ICTV).
- ↑ Список микроорганизмов, токсинов, оборудования и технологий, подлежащих экспортному контролю : [утв. Указом Президента РФ от 20 августа 2007 г. № 1083] : офиц. текст : по состоянию на 1 июня 2016 г. : [арх. 18 августа 2016]
- ↑ 1 2 Чикунгунья. www.who.int. Дата обращения: 27 июня 2020. Архивировано 15 июля 2020 года.
- ↑ de Lamballerie X., Leroy E., Charrel R. N., Ttsetsarkin K., Higgs S., Gould E. A. Chikungunya virus adapts to tiger mosquito via evolutionary convergence: a sign of things to come? (англ.) // Virol. J. : journal. — 2008. — Vol. 5. — P. 33. — doi:10.1186/1743-422X-5-33. — PMID 18304328.
- ↑ Chhabra M., Mittal V., Bhattacharya D., Rana U., Lal S. Chikungunya fever (неопр.) // Indian J Med Microbiol. — 2008. — Т. 26, № 1. — С. 5—12. — PMID 18227590.
Ссылки
[править | править код]- Всемирная Организация Здравоохранения ВОЗ | Чикунгунья
В другом языковом разделе есть более полная статья Chikungunya (англ.). |
В статье не хватает ссылок на источники (см. рекомендации по поиску). |